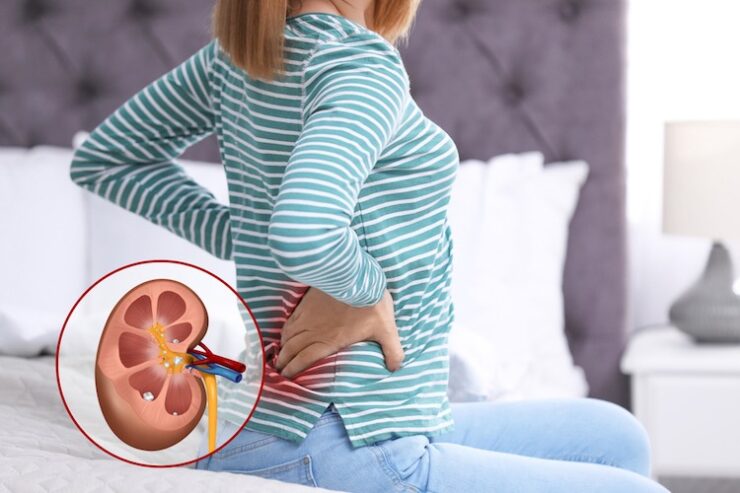
Ostrá náhlá bolest a pocit, jakoby se do vašeho boku zaryly kusy skla. I to jsou projevy, které zažívá spousta pacientů s ledvinovými kameny. Tyto malé útvary v močových cestách dokážou přivodit jednu z nejintenzivnějších bolestí vůbec.
Způsobují komplikace při močení a přivodit mohou i vážné infekce nebo poškození ledvin. Co ledvinové kameny způsobuje, jaké typy existují a jak s nimi účinně bojovat? To se dozvíte v následujícím článku.
Obsah článku:
Co jsou ledvinové kameny?
Ledvinové kameny (močové konkrementy) jsou pevné útvary, které se tvoří z krystalizovaných minerálních látek a solí přítomných v moči. Většinou vznikají v ledvinách, odkud se následně močovým systémem pohybují dále.
Jejich velikost může být různá, od drobných milimetrových částic, až po větší kameny, které mohou přesahovat i 2 cm. Konečná velikost ledvinového kamene a schopnost vyloučit se z těla ven, závisí na jeho složení a umístění.
Ledvinové kameny postihují zhruba 10–15 % světové populace. Výskyt i prevalence tohoto onemocnění se každým rokem zvyšují. Opakovaný výskyt onemocnění do 5 let po léčbě může postihnout až 26 % pacientů. U pacientů, kteří nedbají na preventivní opatření, však může být recidiva onemocnění už v průběhu prvního roku 23 % a během 5–10 let pak může onemocnění znovu zasáhnout až 50 % případů.
Rozvoj ledvinových kamenů nastává v momentě, kdy je moč natolik saturovaná, že už není schopna rozpouštět určité látky, dochází tak k jejich krystalizaci. Celý tento proces vzniku ledvinových kamenů je komplexní a podíl na jejich tvorbě může mít celá řada enviromentálních, metabolických i genetických vlivů. [1, 8].
Podle složení je možné ledvinové kameny rozdělit do několika hlavních kategorií. Každá z nich má mírně odlišné příčiny vzniku a to ovlivňuje jejich prevenci i léčbu.
Typy ledvinových kamenů, jejich příčiny vzniku a prevence zdravým jídelníčkem a pitným režimem
Ledvinové kameny z oxalátu (šťavelanu) vápenatého
Jedná se o nejčastěji se vyskytující typ ledvinových kamenů. Oxalátové kameny vznikají v kyselé moči s vysokou koncentrací vápníku (kalcia) a oxalátů (šťavelanů).
Typické jsou pro pacienty s nevhodnými dietními návyky, nedostatečným pitným režimem nebo metabolickými poruchami (hyperparatyreóza, hyperkalciurie apod.).
Pitný režim
- Nízký příjem tekutin způsobuje vyšší koncentraci solí v moči, což podporuje srážení krystalů a tvorbu kamenů.
- Adekvátní pitný režim je (nejen pro prevenci ledvinových kamenů) naprosto zásadní.
- Zdravý člověk s normální hmotností by měl za běžných podmínek denně vypít zhruba 2 až 3 l tekutin. (V závislosti na hmotnosti, aktivitě, případně na okolních podmínkách). U osob s rizikem vzniku ledvinových kamenů se doporučuje i vyšší příjem, aby se zajistil dostatečný objem moči.
V létě, kdy dochází k většímu pocení, pro sportovce nebo např. pro kojící ženy může potřeba tekutin výrazně narůstat.
- Základ pitného režimu by měla tvořit neslazená kohoutková voda. Případně nesycené minerální vody.

Pro každodenní konzumaci upřednostňujte slabě mineralizované vody s obsahem rozpuštěných látek mezi 50–500 mg/l. Např. Aquila, Korunní, Rajec, apod. Ideálně volte ty ve skleněném obalu.
- Pitný režim lze doplnit přiměřeným množstvím neslazeného čaje nebo kávy, Je třeba brát v potaz mírný diuretický účinek kávy, zeleného či černého čaje.
Příjem vápníku
- Vápník na sebe váže oxaláty přijaté ze stravy a ty se následně vylučují stolicí z těla ven. Pokud je ale vápníku ze stravy nedostatek, oxaláty se ze střeva vstřebávají do krve a následně jsou vylučovány ledvinami do moči. Při určité koncentraci se začnou srážet a utvářet krystalky.
- Významné zdroje vápníku ze stravy jsou mléko a mléčné výrobky. Pro velkou část české populace jde o nejdůležitější zdroj vápníku.
- Dalším dobrým zdrojem vápníku jsou sardinky konzumované i s drobnými kostmi.
- Z rostlinné říše patří mezi zdroje vápníku některé ořechy a semínka (např. mák, sezamová semínka, či mandle), luštěniny a některé výrobky z nich (např. tofu sražené vápenatými solemi), brukvovitá a listová zelenina (např. kapusta, kadeřávek, brokolice, pak choi), z ovoce fíky a pomeranče.
Pozor: Rostlinné zdroje vápníku jsou častěji méně biologicky dostupné (tělem méně využitelné) než ty živočišné, přestože některé z nich obsahují vysoké množství vápníku, tělo plnohodnotně využije jen malou část. Proto je důležité sledovat nejen obsah vápníku, ale i jeho využitelnost.
Například 2 plátky sýra (40 g), kelímek jogurtu (200 g) a sklenice mléka (250 ml) zabezpečí doporučený denní příjem vápníku. Pokud byste ale ve třech rovnocenných porcích chtěli zajistit obdobné množství biologicky dostupného vápníku z rostlinných zdrojů, bylo by to náročnější. Mohlo by se jednat např. o 200 g mandlí, 200 g pak choi a 400 g brokolice, případně 30 g máku, 100 g tofu sraženého vápenatými solemi a 700 g pomeranče.
I proto je doporučeno denně zařadit 2–3 porce mléka a mléčných výrobků. Pokud je z nějakého důvodu eliminujete, dbejte o to víc na dostatečný přísun vápníku z ostatních zdrojů.
- Vápník se vyskytuje i v pitné vodě. V určitých případech mohou dokonce některé minerální vody tvořit významnou část denní potřeby vápníku (např. Gemerka nebo Kláštorná Kalcia).
Pozor.: Zmíněné minerální vody se ale podle obsahu rozpuštěných minerálních látek řadí do vod z kategorie střední až vysoké mineralizace, proto by jejich konzumace na denní bázi měla být regulovaná.
Optimální příjem minerálních vod by neměl dlouhodobě přesahovat cca 0,3–0,5 l/den. Naopak jejich vyšší konzumace může být velmi vhodná při zvýšené fyzické zátěži, intenzivním pocení nebo v jiných situacích, kdy je třeba chybějící mikronutrienty doplnit.
- Pro určitou skupinu lidí (z důvodu alergií, intolerancí, veganství či jiných výživových směrů) mohou být velmi významným a užitečným zdrojem vápníku také fortifikované nápoje a potraviny (v určitých případech i doplňky stravy).
Odbourávání vápníku z kostí
Proces odbourávání vápníku z kostí může nastat z několika různých příčin:
- nevhodný životní styl (nedostatek fyzické aktivity, nekvalitní strava s nízkým obsahem vápníku, vitaminu D a nadměrný příjem fosfátů),
- chronická zánětlivá onemocnění (např. revmatoidní artritida),
- hormonální změny (např. pokles hladiny estrogenů u žen po menopauze a s ním související rozvoj osteoporózy),
- chronické onemocnění ledvin,
- poruchy štítné žlázy (hyperparatyreóza),
- dlouhodobé užívání některých léků (např. kortikosteroidů),
- genetické predispozice.
Prevence odbourávání vápníku z kostí:
- dostatečný příjem vápníku ze stravy (zmiňovaný výše),
- dostatečný příjem vitaminu D (podporuje vstřebávání vápníku).
Jak na dostatečný přísun vitaminu D
- V měsících mezi dubnem a zářím je možné určitou hladinu vitaminu D načerpat z pobytu na slunci (působení UV záření na odhalenou pokožku podněcuje vlastní tvorbu vitaminu D v těle),
- Ze stravy lze vitamin D doplnit především konzumací ryb a rybího tuku.
- Méně významné, ale neméně důležité zdroje (nejen) vitaminu D ze stravy jsou vejce, vnitřnosti či některé mléčné výrobky (vyšší množství vitaminu D je v potravinách, které pochází od zvířat pasených se na slunci (vliv UV záření),
- Z rostlinných zdrojů lze vitamin D získat např. z hub pěstovaných na slunci (resp. za přítomnosti UV záření),
- Podobně jako vápník lze i vitamin D načerpat z fortifikovaných potravin a nápojů
- Pro značnou část české populace je vhodná suplementace vitaminu D prostřednictvím doplňků stravy, a to zejména v zimních měsících, kdy pobyt na slunci nestačí pro vytvoření dostatečného množství vit. D v těle, a nebo celoročně u jedinců, kteří se nevystavují slunci a nebo používají krémy s vysokým ochranným SPF faktorem.

Jak vybrat správný doplněk stravy s vitaminem D
Chcete-li si vybrat ten správný doplněk stravy s vitaminem D, volte přednostně vitamin D3 (cholekalciferol) a ideálně jej doplňujte společně s vitaminem K2. Vitamin D3 je efektivnější než vitamin D2 (ergokalciferol), protože se lépe vstřebává a má delší účinek.
Vitaminy D3 a K2 působí synergicky – vitamin D3 podporuje vstřebávání vápníku ve střevech, zatímco vitamin K2 zajišťuje jeho správné využití a ukládání do kostí, čímž zabraňuje jeho hromadění v cévách nebo měkkých tkáních.
Kombinace vitaminu D3 a K2 má kromě spousty zásadních úloh, které jsou nezbytné pro správnou funkci těla (např. podpora imunitního systému, zdraví kostí a zubů, prevence kardiovaskulárních onemocnění, ochrana před osteoporózou apod.), také nepřímý vliv na prevenci ledvinových kamenů.
Dostatečný přísun bílkovin
- ideální je zařazení bílkovin do každého hlavního jídla
- vhodná je kombinace rostlinných (luštěniny a výrobky z nich, rostlinné alternativy masa apod.) a živočišných bílkovin (ryby, maso a mléčné výrobky)
- strava s převahou masa jako hlavního zdroje bílkovin může vést k okyselení moči a zvyšovat riziko tvorby ledvinových kamenů
Další tipy vhodné do ledvinové diety
- omezený příjem fosfátů, např. z kolových nápojů, uzenin apod. (přemíra fosfátů negativně ovlivňuje hospodaření těla s vápníkem),
- omezení potravin nebo dochucovadel s vysokým obsahem soli, jako jsou různé snacky, instantní jídla, konzervy, uzeniny, chipsy, velmi slané sýry apod. (nadměrná konzumace soli zvyšuje vylučování vápníku močí a podporuje tvorbu krystalů),
- silové cvičení nebo jiná pravidelná fyzická aktivita (cvičení s vlastní vahou, jóga, pilates, tanec, běh apod.) pro posílení kostní denzity (zároveň i jako prevence rozvoje osteoporózy),
- omezení rizikových faktorů jako kouření nebo konzumace alkoholu, snížení stresu (dlouhodobá psychická zátěž může vést k nezdravému životnímu stylu a nepřímo přispívat ke vzniku ledvinových kamenů),
- pravidelné lékařské prohlídky zahrnující kontrolu hormonálních hladin, u žen hormonální změny po menopauze, u obou pohlaví hormony štítné žlázy.
Příjem oxalátů
- Oxaláty jsou jedny z metabolitů vitaminu C.
- Strava bohatá na oxaláty zvyšuje jejich koncentraci v moči, což může vést ke zvýšenému riziku jejich krystalizace. Oxaláty se vyskytují v rostlinných potravinách, jako jsou špenát, rebarbora, mangold, sójové boby, některé ořechy a semínka. Oxaláty jsou také přítomny v kakau, a v menší míře v čaji (zejména černém) a kávě.
- Kombinujte potraviny s vysokým množstvím oxalátů se zdroji vápníku (ideálně s mléčnými výrobky). Vápník tvoří s oxaláty nerozpustné sloučeniny, které se následně vylučují stolicí místo močí.
- Důležitý je i dostatečný pitný režim, který zvyšuje objem moči a snižuje koncentraci oxalátů, čímž pomáhá předcházet jejich krystalizaci.
Příjem hořčíku
- Hořčík pomáhá snižovat koncentraci oxalátů v moči tím, že vytváří rozpustné sloučeniny. Zařazujte proto do svého jídelníčku potraviny bohaté na hořčík (celozrnné potraviny, banány, mandle, kešu nebo např. avokádo).
- Na místě může být i suplementace hořčíku v doplňcích stravy, která může být velmi přínosná nejen jako prevence ledvinových kamenů.
Farmakologická léčba
Nad rámec režimových opatření může být indikovaná léčba v závislosti na závažnosti onemocnění. Mohou být podávané např:
- látky pro podporu alkalizace moči (např. citrát draselný),
- léky proti bolesti,
- hořčík pro navázání oxalátů a snižování jejich koncentrace v moči,
- thiazidová diuretika, která omezují vylučování vápníku močí,
- jedná-li se o ledvinové kameny spojené s infekcemi močových cest, v tom případě může být nutná léčba antibiotiky,
- některé případy mohou vyžadovat i chirurgický zákrok [1, 2, 6, 7].
Ledvinové kameny z fosforečnanu vápenatého
Ledvinové kameny z fosforečnanu vápenatého jsou dalším, relativně vzácným typem vápenatých kamenů. Typicky se pojí s metabolickými poruchami, jako jsou renální tubulární acidóza nebo hyperparatyreóza.
Mohou rovněž vznikat při dlouhodobém užívání některých léků, alkalizačních látek, a nebo v důsledku onemocnění ledvin. Dalším faktorem jejich vzniku je dehydratace, která vede k vysoké koncentraci minerálů v moči.
Prevence vzniku tohoto typu ledvinových kamenů má společné prvky s oxalátovými kameny, zahrnuje optimalizaci koncentrace minerálních látek v moči a prevenci souvisejících metabolických poruch.
Jedlá soda
- Jedlá soda zvyšuje pH moči a tím podporuje alkalické prostředí, které může podporovat vznik fosforečnanových kamenů. Vyhněte se proto jejímu nadměrnému užívání, například ve spojenís úlevou od „pálení žáhy.
- Jestli je, nebo není pro vás jedlá soda vhodná, posoudí nejlépe váš lékař.
Pitný režim
- Adekvátní příjem tekutin zajišťuje podobně jako u oxalátových kamenů optimální koncentraci moči a tím zabraňuje nadměrné koncentraci minerálů, které by mohly přispívat k tvorbě fosforečnanových kamenů.
- Mimo výše zmiňované doporučení k pitnému režimu, je v případě zvýšeného rizika tvorby fosforečnanových kamenů o to důležitější výběr minerálních vod.
Pokud si nevystačíte s kohoutkovou vodou, vybírejte pouze slabě mineralizované vody s neutrálním pH. Středně a vysoce mineralizované vody se zásaditým pH mohou přispívat k tvorbě fosforečnanových kamenů (Korunní, Gemerka, Kláštorná Kalcia).
Příjem vápníku
- Zatímco nedostatek vápníku zvyšuje riziko absorpce oxalátů, což vede k tvorbě oxalátových kamenů, naopak příliš vysoký příjem vápníku může podporovat tvorbu fosforečnanových kamenů. K tomu dochází zejména při nevhodném užívání doplňků stravy. Snažte se proto zajistit dostatečné množství vápníku ze stravy. Pokud toho nejste schopni docílit, užívejte doplňky stravy ideálně pod dohledem odborníka.
Příjem fosforečnanů
- Nadbytek fosforečnanů může proces tvorby fosforečnanových kamenů urychlit, proto se raději vyhněte kolovým nápojům, uzeninám a dalším průmyslově zpracovaným produktům s vysokým obsahem přidaných fosforečnanů.
Příjem soli
- Podobně jako bylo zmíněno u oxalátových kamenů i v případě fosforečnanových kamenů hraje roli příjem soli. Vysoký přísun sodíku zvyšuje ztráty vápníku močí (kalciurii), což zároveň podporuje i tvorbu fosforečnanových kamenů.
V naší populaci bohužel není výjimečná i 2 až 3 násobně vyšší konzumace soli, než uvádějí doporučení (5 g, tj. cca 1 čajová lžička denně). Proto se snažte příjem soli omezit. Pokrmy ochucujte bylinkami a snažte se vyhnout potravinám s vysokým obsahem sodíku.

Příjem rostlinných a živočišných potravin
- Přemíra živočišných bílkovin zvyšuje vylučování vápníku a fosforu močí, což přispívá k tvorbě fosforečnanových kamenů. Proto jak už bylo zmíněno výše, kombinujte rostlinné a živočišné zdroje bílkovin a podobně se snažte o co největší pestrost a rozmanitost při výběru ostatních rostlinných i živočišných potravin.
Farmakologická léčba
- Farmakologická léčba fosforečnanových kamenů se zaměřuje na kontrolu pH moči.
- Může zahrnovat podávání látek podporujících mírné snížení pH (např. kyselina askorbová) a analgetik.
- V některých případech může být nutný chirurgický zákrok [1, 4, 5, 6, 7].
Ledvinové kameny z kyseliny močové
Ledvinové kameny z kyseliny močové vznikají v kyselé, koncentrované moči. Jsou častější u mužů než u žen a riziko jejich vzniku roste s věkem. Nejčastěji se vyskytují u pacientů s metabolickým syndromem, obezitou, dnou nebo zvýšenou hladinou kyseliny močové v krvi (hyperurikémií).
Příjem purinů
- Puriny jsou látky, které se v těle metabolizují na kyselinu močovou. Strava bohatá na puriny zvyšuje hladinu kyseliny močové v krvi a moči, což podporuje tvorbu kamenů.
- Vyšší množství purinů obsahuje červené maso, vnitřnosti, mořské plody, uzeniny, vývary a alkohol (zejména pivo).
- Potraviny s nízkým obsahem purinů zahrnují celozrnné produkty, mléčné výrobky, vejce a většinu druhů zeleniny.
Pitný režim, vyvážená strava a zdravý životní styl
- Stejně jako u jiných typů ledvinových kamenů je i v tomto případě klíčový dostatečný příjem tekutin, který pomáhá udržovat optimální objem moči a zamezuje tak její nadměrné koncentraci.
- Pokud preferujete minerální vody, při jejich výběru upřednostňujte ty s neutrálním nebo mírně zásaditým pH (např. Korunní, Rajec, Aquila).
- Dodržujte pestrou a vyváženou stravu. Nadbytek živočišných potravin může podporovat kyselé prostředí, proto dbejte na dostatečný příjem pestré a rozmanité stravy s dostatkem ovoce, zeleniny a celozrnných obilovin, v kombinaci s masem, rybami, vejci a mléčnými výrobky.
- Nezapomínejte na pravidelný pohyb, aby se minimalizovaly rizikové metabolické faktory vzniku těchto kamenů jako jsou obezita, dna a metabolický syndrom.
Farmakologická léčba
- Princip farmakologické léčby lékaři opět volí v závislosti na konkrétní závažnosti onemocnění: zahrnuje analgetika, alkalizační látky (např. citrát draselný) a léky snižující produkci kyseliny močové (např. allopurinol), zejména u pacientů s hyperurikémií.
- Chirurgická léčba je u tohoto typu ledvinových kamenů méně častá, ale může být indikována v případech závažné blokády močových cest nebo zvětšení kamenů [5, 6, 7].
Struvitové ledvinové kameny
Struvitové ledvinové kameny postihují častěji ženy než muže. Jsou tvořeny fosforečnanem hořečnato-amonným (struvitem), který se formuje při alkalickém pH moči. Vznikají nejčastěji jako důsledek infekcí močových cest.
Mají tendenci rychle růst a mohou dosáhnout velkých rozměrů, známých jako odlitkové kameny, které kopírují tvar kalichů a pánvičky ledvin a často vyžadují chirurgické odstranění.
Infekce močových cest
- Hlavním faktorem vzniku struvitových kamenů jsou opakované infekce močových cest způsobené bakteriemi, které produkují enzym ureázu. Tento enzym štěpí močovinu na amoniak, což zvyšuje pH moči, vede k tvorbě fosfátů a vytváří alkalické prostředí, které je ideální pro tvorbu struvitových kamenů.
- Pravidelné vyprazdňování močového měchýře a dostatečný příjem tekutin jsou základem prevence infekce močových cest. Zvýšený objem moči pomáhá „vyplavit“ bakterie z močového traktu a zároveň brání koncentraci minerálních látek.
- U žen jsou zároveň velmi důležité správné hygienické návyky, které pomáhají zamezit přechodu bakterií do močových cest.
Pitný režim a strava
- Tvoří-li váš pitný režim minerální vody, upřednostňujte spíše ty s neutrálním až mírně kyselým pH.
- Strava hraje u struvitových kamenů menší roli než u jiných typů ledvinových kamenů. Nicméně vyvážený jídelníček a zdravý životní styl mají zásadní vliv na imunitní systém, který ovlivňuje mimo jiné funkci močového systému a může tak pomoci minimalizovat riziko vzniku močových infekcí.
Farmakologická léčba
- Farmakologická léčba struvitových kamenů se neobejde bez antibiotik, která jsou nezbytná k eliminaci infekce způsobující alkalické pH moči.
- Podávané mohou být rovněž analgetika a podpůrná léčba zaměřená na prevenci recidivy infekcí.
- Chirurgická léčba bývá u tohoto typu ledvinových kamenů častější v důsledku rychlého růstu a velikosti kamenů [5, 6, 7].
Cystinové kameny
Cystinové kameny jsou velmi vzácným typem ledvinových kamenů, které vznikají v důsledku dědičné metabolické poruchy nazývané cystinurie.
Cystinurie
- Jedná se o autosomálně recesivní genetické onemocnění, to znamená, že k rozvoji nemoci je nutné zdědit gen od obou rodičů.
- Tato genetická porucha ovlivňuje transport aminokyselin v ledvinách, což vede k nadměrnému vylučování cystinu močí.
- Cystin je aminokyselina, která je špatně rozpustná ve vodě, přičemž nízké pH moči výrazně zvyšuje riziko tvorby cystinových kamenů. Alkalizace moči pomáhá toto riziko snížit.
- Cystinové kameny se obvykle začínají objevovat v dětství nebo dospívání a opakovaně se tvoří v průběhu celého života pacientů.
Pitný režim a dietní opatření
- Zásadní prevencí cystinových kamenů je udržování vysokého objemu moči. Pacienti s cystinurií by proto měli denně vypít alespoň 3–4 litry tekutin, aby docházelo ke zředění cystinu v moči a minimalizovalo se riziko jeho krystalizace.
- Kyselé prostředí v moči zvyšuje pravděpodobnost tvorby cystinových kamenů, proto při potenciálním výběru minerálních vod upřednostňujte ty s neutrální až mírně zásaditým pH.
- Kyselé prostředí v moči zvyšuje pravděpodobnost tvorby cystinových kamenů, proto při výběru minerálních vod upřednostňujte ty s neutrálním nebo vyšším pH.
- Omezit je vhodné sůl. Vysoký příjem sodíku totiž zvyšuje vylučování cystinu močí. Preferujte hlavně čerstvé, nesolené potraviny a naopak se vyhněte slaným potravinám a dochucovadlům.
- Esenciální aminokyselina methionin je prekurzorem cystinu, a jeho nadměrný příjem z živočišných potravin může zvyšovat hladinu cystinu v moči.
Vyšší příjem rostlinných potravin tedy může být přínosem. Zelenina a ovoce mohou navíc podporovat alkalizaci moči. Rozumná konzumace živočišných potravin v kombinaci s potravinami rostlinnými je pro zajištění všech potřebných živin optimální, proto se snažte zařazovat zeleninu a ovoce ke každému jídlu a některé živočišné zdroje bílkovin můžete nahrazovat rostlinnými.
Farmakologická léčba
- Léčba cystinových ledvinových kamenů je komplexní, zahrnuje podávání analgetik, alkalizačních látek, které zvyšují pH moči, a tiolových sloučenin, které váží cystin a vytvářejí rozpustnější komplexy snadno vylučované močí.
- Vést mohou i k chirurgickým zákrokům.
- Výzkum se zaměřuje na nové inhibitory transportu cystinu v ledvinách, ale tyto terapie zatím nejsou běžně dostupné [3, 4, 5, 6].
Závěrečné shrnutí
Ledvinové kameny jsou komplexní zdravotní problém, jehož vznik a projevy ovlivňují genetické predispozice, metabolické poruchy, stravovací návyky i životní styl. Rozpoznání typu ledvinového kamene je zásadní pro stanovení vhodné léčby a prevence recidivy.
Mezi společná preventivní opatření tohoto onemocnění patří:
- adekvátní pitný režim,
- vyvážená strava s dostatkem všech živin,
- pravidelný pohyb a zdravý životní styl,
- péče o močový systém, včetně prevence infekcí močových cest a pravidelných lékařských kontrol.
Dodržování těchto zásad může nejen výrazně snížit riziko rozvoje a opakovaného výskytu ledvinových kamenů, současně také může podpořit celkové zdraví a kvalitu života.
Disclaimer: Článek má informativní charakter. Pokud máte podezření na ledvinové kameny nebo jiné zdravotní obtíže, konzultujte své příznaky a stravovací návyky s odborníkem.
Zdroje:
- Balawender, K., Łuszczki, E., Mazur, A., & Wyszyńska, J. (2024). The multidisciplinary approach in the management of patients with kidney stone disease—A state-of-the-art review. Nutrients, 16(12), 1932. https://doi.org/10.3390/nu16121932
- Felizio, J., & Atmoko, W. (2022). Medical management of kidney stones: A review. Bali Medical Journal, 11(1), 127–136. https://doi.org/10.15562/bmj.v11i1.3343
- Howles, S. A., & Thakker, R. V. (2020). Genetics of kidney stone disease. Nature Reviews Urology, 17(7), 407–421. https://doi.org/10.1038/s41585-020-0332-x
- Morgan, M. S. C., & Pearle, M. S. (2016). Medical management of renal stones. BMJ, 352, i52. https://doi.org/10.1136/bmj.i52
- Paliouras, C., & Palioura, E. (2012). Pathophysiology of nephrolithiasis. Nephrology Reviews, 4(1), e14. https://doi.org/10.4081/nr.2012.e14
- Prezioso, D., Strazzullo, P., Lotti, T., Bianchi, G., Borghi, L., Caione, P., Carini, M., Caudarella, R., Gambaro, G., Gelosa, M., Guttilla, A., Illiano, E., Marangella, M., Meschi, T., Messa, P., Miano, R., Napodano, G., Nouvenne, A., Rendina, D., Rocco, F., Rosa, M., Sanseverino, R., Salerno, A., Spatafora, S., Tasca, A., Ticinesi, A., Travaglini, F., Trinchieri, A., Vespasiani, G., & Zattoni, F. (2015). Dietary treatment of urinary risk factors for renal stone formation. A review of CLU Working Group. Archivio Italiano di Urologia e Andrologia, 87(2), 105–120. https://doi.org/10.4081/aiua.2015.2.105
- Viljoen, A., Chaudhry, R., & Bycroft, J. (2019). Renal stones. Annals of Clinical Biochemistry, 56(1), 15–32. https://doi.org/10.1177/0004563218781672
- Wang, Z., Zhang, Y., Zhang, J., Deng, Q., & Liang, H. (2021). Recent advances on the mechanisms of kidney stone formation (Review). International Journal of Molecular Medicine, 48(2), 149. https://doi.org/10.3892/ijmm.2021.4982